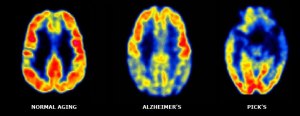
El deteriorament cognitiu lleu és la pèrdua de memòria i d’altres funcions cognitives com el raonament, el llenguatge, etc., que pateixen algunes persones durant el seu envelliment. Generalment es considera una etapa de transició entre l’envelliment normal i la demència.
En el curs de l’envelliment es produeix una davallada normal de les funcions cognitives. De la mateixa manera que una persona gran no corre tant depressa, tampoc pensa tant depressa. Juntament amb aquest alentiment en el processament de la informació també es presenten alguns dèficits en les funcions executives que es reflectirà en dificultats de concentració i organització. Es poden produir també alguns oblits considerats benignes en la memòria de l’estil “anava a buscar una ceba al rebost i quan he arribat no sabia què buscava”. Aquests lapsus de memòria considerats normals solen tenir un efecte rebot, és a dir, que allò que no sortia, apareix al cap d’una estona.
El deteriorament cognitiu lleu (DCL), doncs, seria una accentuació de tots aquests símptomes més enllà de la normalitat, però sense interferir significativament en el funcionament de la persona.
Per totes les implicacions, de cares a prevenir o frenar l’Alzheimer i d’altres demències, hi ha hagut un gran boom d’estudis i publicacions científiques els últims 15 anys, definint, caracteritzant i seguint al llarg del anys a persones amb deteriorament cognitiu lleu (o mild cognitive impairment; MCI).
Quan la pèrdua de memòria és el símptoma principal és anomenat DCL de tipus amnèsic i és considerat com una fase prodròmica de la malaltia d’Alzheimer, és a dir, que entre un 10 i un 20% d’aquests individus tendeixen a progressar a demència de tipus Alzheimer cada any.
També pot passar que no sigui la memòria la primera de fallar. En aquest cas en diríem un DCL no amnèsic i, segons quin sigui el patró dels dèficits cognitius trobats, la progressió podria anar cap a una demència per Cossos de Lewy o una Frontotemporal.
Però no tots els DCL empitjoren, segons quina sigui la possible causa, alguns poden romandre estables en el temps o fins i tot millorar i remetre.
Les seves causes o etiologies més típiques serien les d’origen vascular (presència de petites lesions vasculars en la substància blanca cerebral que no sempre s’aprecien en un TAC), la malaltia d’Alzheimer, el trastorns psiquiàtrics crònics amb els seus tractaments o d’altres patologies cerebrals (epilèpsia, esclerosi múltiple,etc…)
La diferència principal entre el deteriorament cognitiu lleu i la demència és la dependència dels altres. Durant la fase de DCL els pacients comencen a deixar algunes aficions, poden començar a retreure’s socialment, poden patir algun canvi de caràcter i estar baixos d’ànims, donat que se n’adonen dels dèficits. Tot i així, aquests trastorns solen passar desapercebuts per part de la gent que no és del seu entorn més immediat.
En resum, el DCL és un diagnòstic de toc d’atenció. No només s’han de caracteritzar les possibles causes per poder-hi fer front (per exemple riscos vasculars), sinó que s’ha d’estudiar meticulosament el dèficit cognitiu per tal de poder fer-nos la idea de com pot evolucionar. I així poder intervenir mitjançant estimulació cognitiva per potenciar i/o compensar aquestes funcions i adaptar tant a la persona com el seu entorn per tal d’allargar la seva autonomia el màxim de temps possible.
M'agrada S'està carregant...





 Per valorar la sobrecàrrega en el cuidador, se sol fer servir l’escala autoadministrable de Zarit. La trobareu en aquest link per si li voleu fer una ullada o la necessiteu per algun cas.
Per valorar la sobrecàrrega en el cuidador, se sol fer servir l’escala autoadministrable de Zarit. La trobareu en aquest link per si li voleu fer una ullada o la necessiteu per algun cas.